Diabète & été
Diabète & été
LE GUIDE COMPLET !
Du soleil, des hypers et de l’insuline pétillante !
Je vous propose un guide complet sur le Diabète & l’été ! Du capteur à la pompe qui se décollent, à comment protéger son matériel, en passant par mes coups de cœur des accessoires de l’été… C’est partiiiiii !
Diabète
& été
LE GUIDE COMPLET !
Du soleil, des hypers et de l’insuline pétillante !
Je vous propose un guide complet sur le Diabète & l’été ! Du capteur à la pompe qui se décollent, à comment protéger son matériel, en passant par mes coups de cœur des accessoires de l’été… C’est partiiiiii !
SOMMAIRE
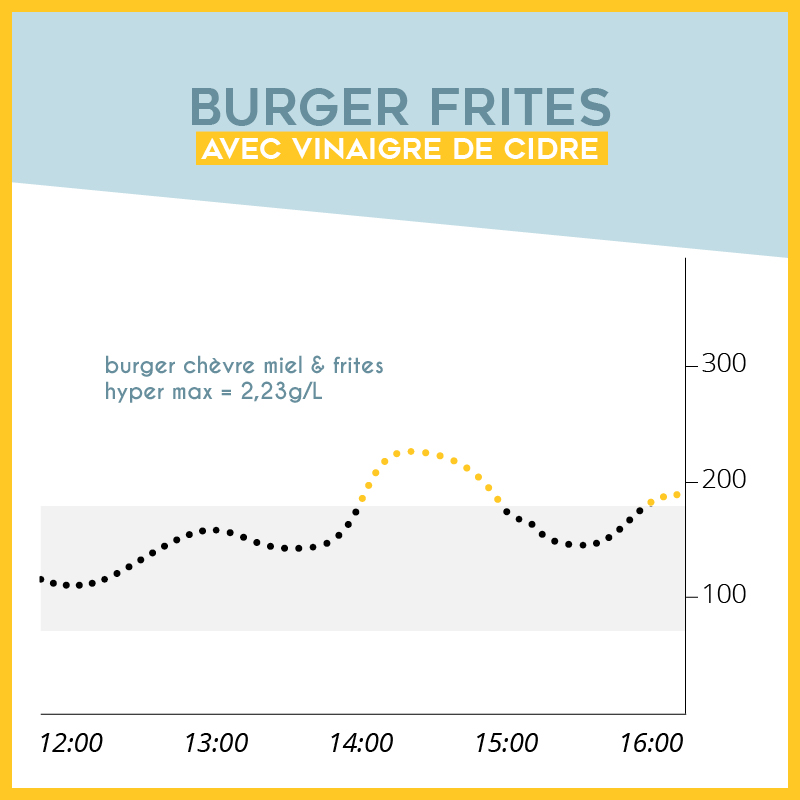
Ce qu'il faut savoir sur le diabète & l'été
Les températures ont un impact sur nos gly, mais pas que !
SOS capteurs qui se décollent !
Pas de panique, il y a de nombreuses solutions.
Protéger son insuline de la chaleur
Parce que l’insuline craint la chaleur.
Diabète & Été
Comprendre les risques
🌡️ L’insuline craint la chaleur
🎢 La chaleur fait varier la glycémie
🙃 Les capteurs tiennent mal dans l’eau
🏖️ La pompe n’aime pas le sable
💦 Ni l’eau de mer d’ailleurs ❌
S’adapter pour profiter
✅ Garder l’insuline au frais
✅ Apprendre à connaître ses réactions
(Faites-vous des hypos ou des hypers par grandes chaleurs ?)
✅ Protéger son capteur (patchs, brassards ou solutions collantes, etc.)
✅ Protéger sa pompe à la plage
✅ Appliquer le guide des PALM (Pompes À la Mer)

LE GUIDE DES PALM
(Pompes À La Mer)
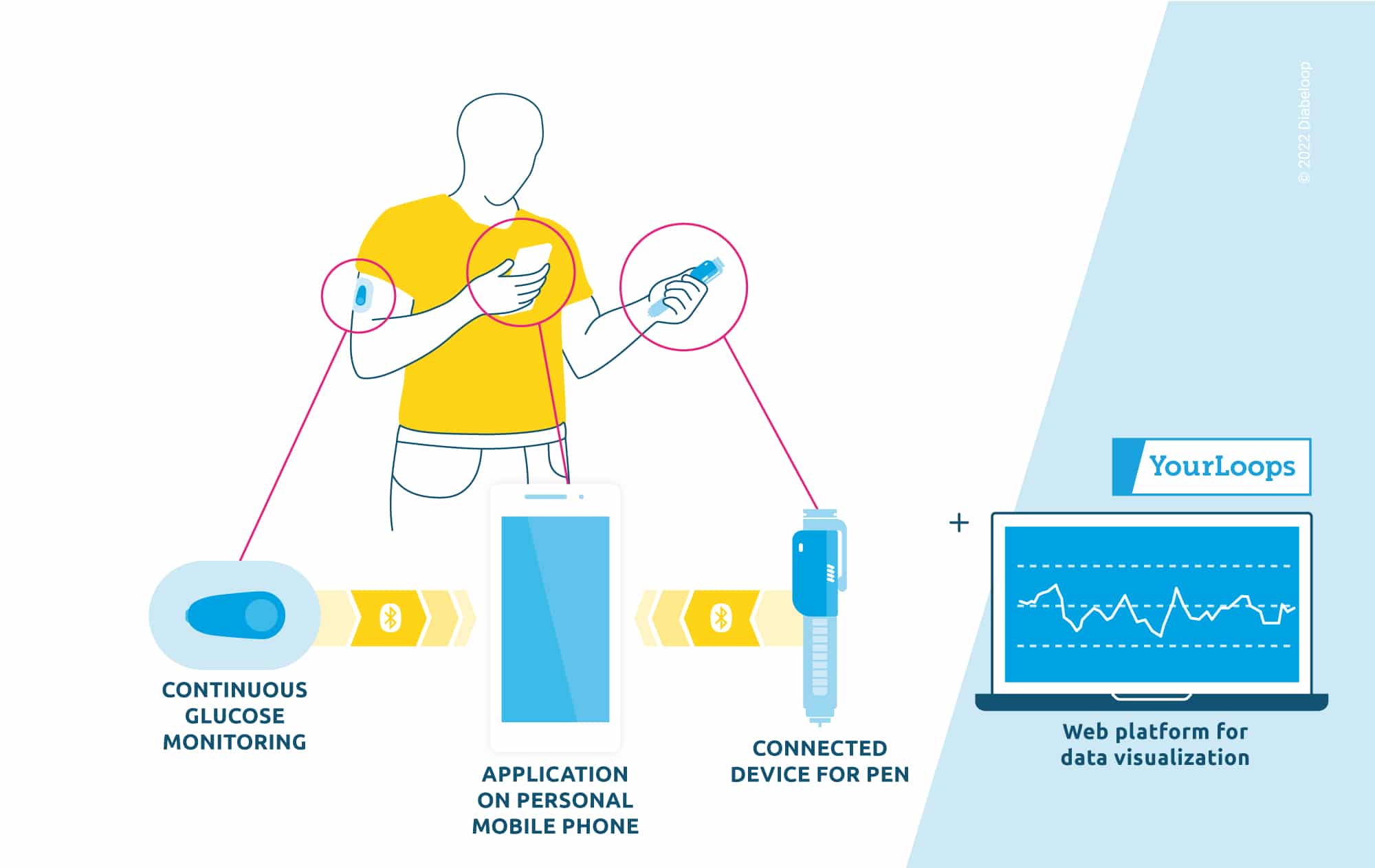
Attention à vos pompes à insuline ! Si nos capteurs de glycémie sont étanches, ainsi que nos pompes patch, ce n’est pas forcément le cas de toutes les pompes à tubulure !
Lien de la seule pochette étanche pour pompe ICI.
Code : YUCA15
ATTENTION, c’est écrit en petit sur les notices : le moindre choc peut altérer l’étanchéité de nos pompes à insuline. Maintenant, vous savez.
💦 Tu peux enlever ta tubulure pour aller te baigner. Si tu es doué.e, l’hyper causée par l’arrêt de l’insuline s’annulera avec ton effort physique, ou tu peux te faire un bolus avant.
💦 Tu peux aussi t’offrir une pochette semi-étanche pour pompe à insuline et faire la baleine échouée en toute impunité (lien ici)
(Code : YUCA15)
💦 En tous les cas, vérifie si ton modèle de pompe est étanche car si ce n’est pas le cas, tu n’auras aucun joker.

Ci-dessus, un exemple parfait de ce qu’il ne faut surtout pas faire avec sa pompe à insuline si elle n’est pas étanche.
Un peu de blabla !
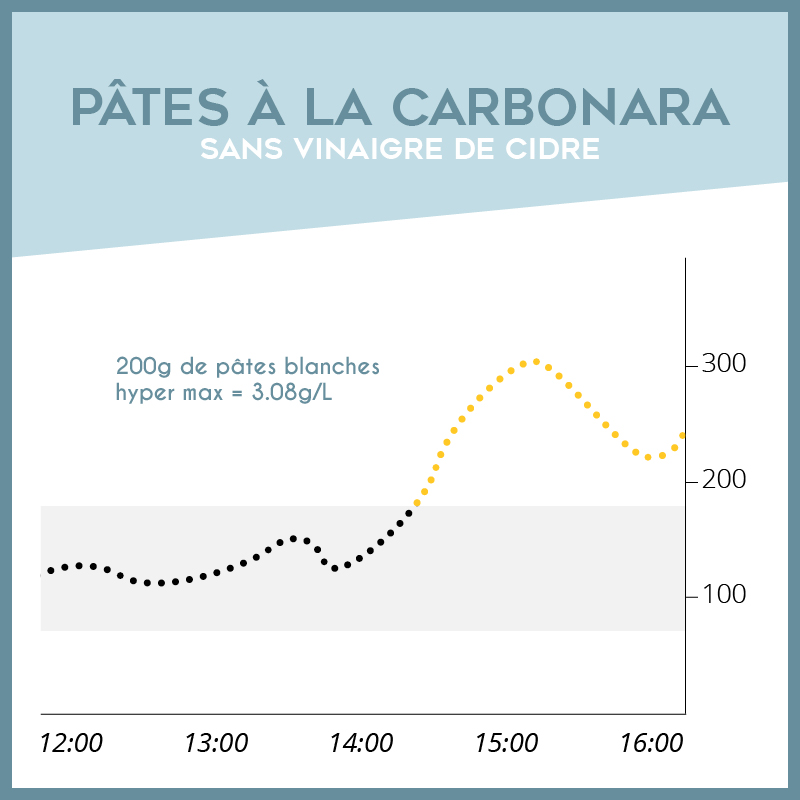
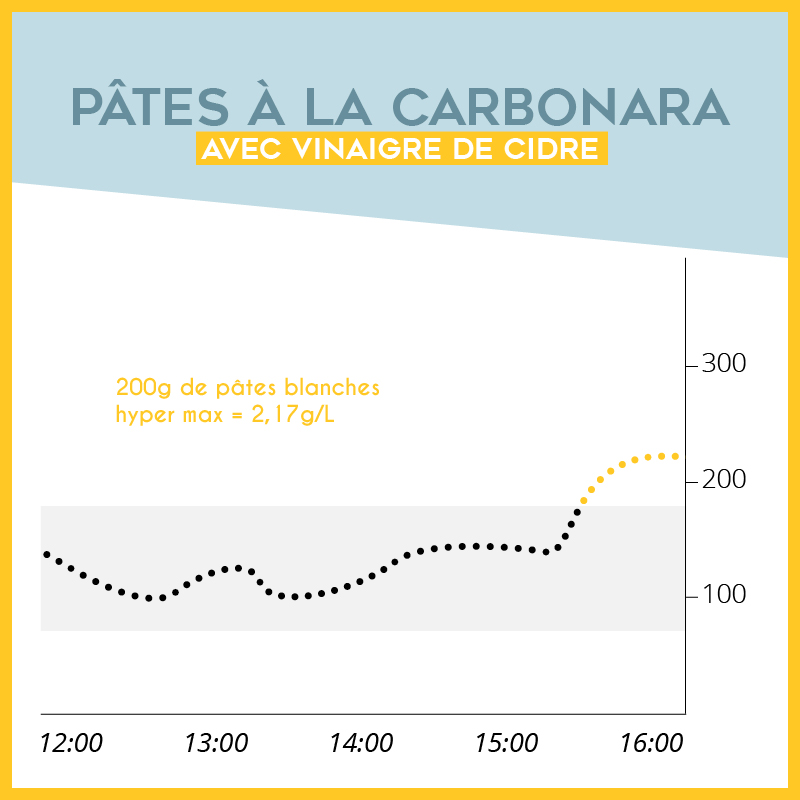
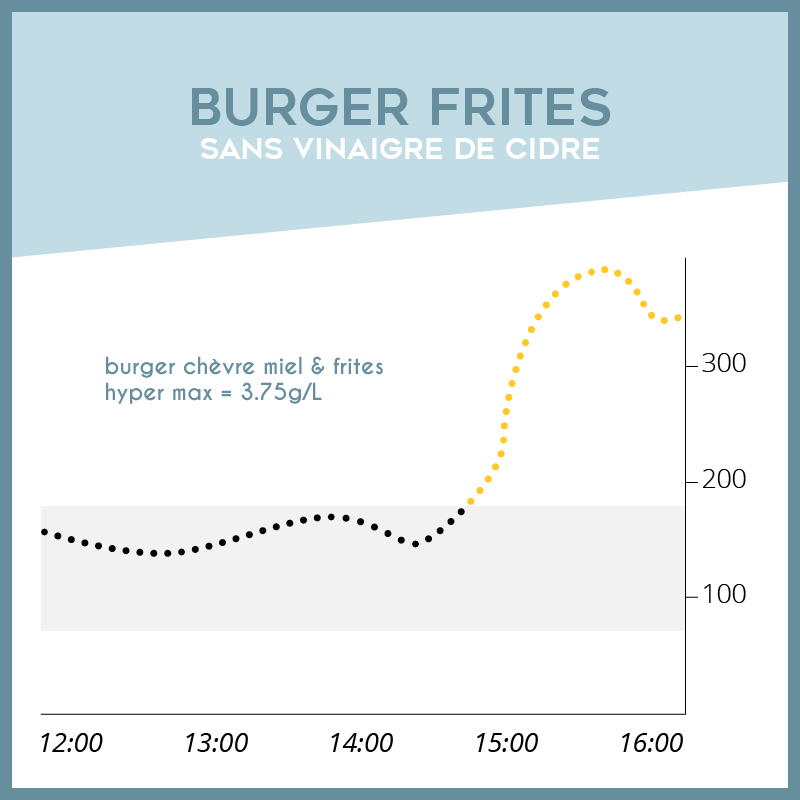
Nos réactions, besoins et donc réglages peuvent varier d’une saison à une autre. La chaleur notamment a tendance à provoquer des hypoglycémies chez les patients diabétiques, même si ce n’est pas une généralité pour tout le monde.
Au-delà de l’aspect pratique, comme protéger son matériel et garder son insuline au frais, il faut aussi garder en tête que votre rythme de vacances va forcément chambouler votre équilibre glycémique. Il faudra alors adapter vos doses d’insuline en conséquent, pour profiter pleinement de vos activités !

Mon capteur se décolle !!
Chaleur, transpiration & baignade
Votre capteur de glycémie aura beau s’accrocher de toutes ses petites forces, avec ce cocktail, il y a très peu de chance qu’il en ressorte victorieux… Et il n’y a rien de plus ÉNERVANT que de perdre son capteur aussi « bêtement »…
Je vous déconseille de l’insulter, de le scotcher, ou de renoncer à le porter si c’est votre seule raison : il existe de nombreuses solutions beaucoup plus efficaces.
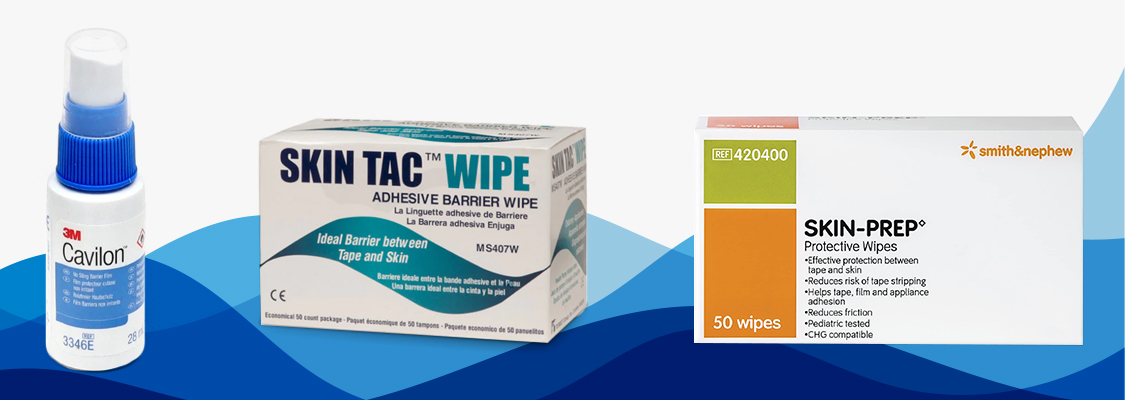
Les solutions / lingettes adhésives
Les solutions de type Cavillon Spray, ou les lingettes telles que Skin Tac ou Skin Prep fonctionnent du tonnerre. On les trouve en pharmacie, et certains prestataires de santé les offrent. Il vous suffit d’en mettre sur votre peau avant la mise en place de votre capteur ou cathéter.
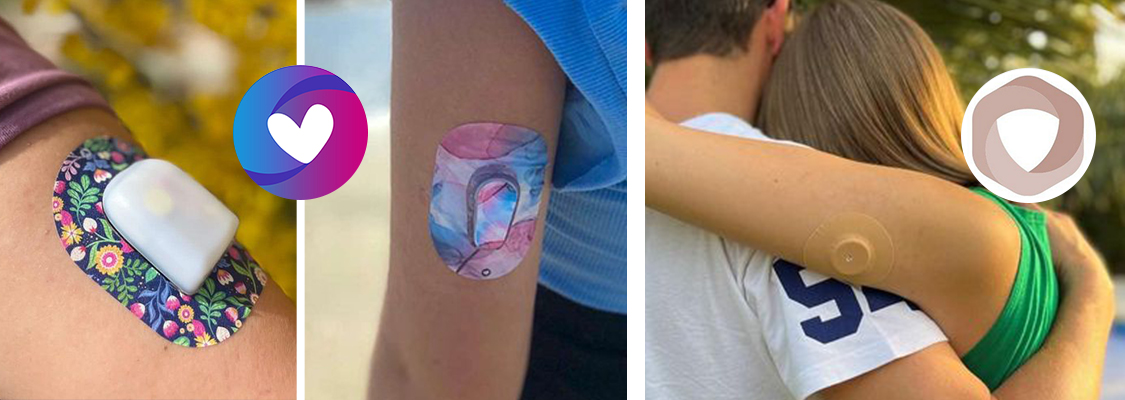
Les patches pour capteurs & pompes patchs
Ils sont pratiques, ils dont doux, et peuvent apporter une touche de gaiété à votre vie ! Vous en trouverez partout sur internet, mais gare à la qualité (et à la composition si vous ne savez pas trop d’où ça vient, chers utilisateurs d’Amazon ou pire, d’Ali Express) !
Il s’agit de mon expérience personnelle, mais je n’utilise plus les patchs « en fibres » qui s’effilochent et mettent du temps à sécher. Aujourd’hui, je vous propose deux superbes marques, françaises, qui plus est :
Capteur Protect et pour les amateurs de couleurs : Diab’s Follow.

Brassards & bandeaux
Vous êtes nombreux à apprécier les brassards et bandeaux pour protéger vos capteurs. Ils aident aussi à les maintenir, que ce soit au quotidien, pour se baigner ou même faire du sport.
J’aime beaucoup la qualité des produits Kaio Dia. Tellement qu’à force d’en faire la promotion, on m’a offert un code, que je vous livre ici : LABELLE15
Et j’ai découvert que Diab’s Follow en proposait aussi, avec une originalité : la partie en silicone est TRÈS souple. Plutôt cool !
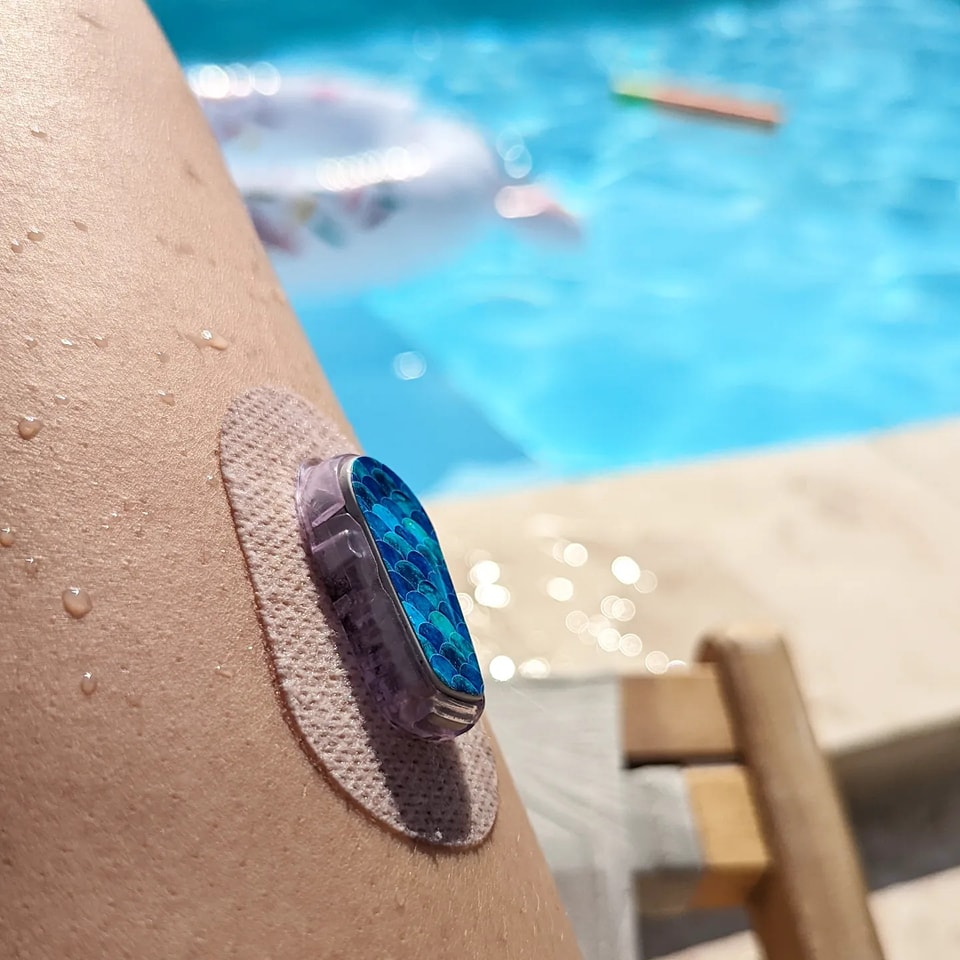
N’hésitez pas à faire des combos au besoin ! Personnellement, j’utilise du Skin Tac quotidiennement à la belle saison, et je mets également des patchs pour le sport et les jours de baignade. Je mets même du Skin Tac entre l’adhésif original de mon capteur et le patch, pour optimiser au max l’adhérence. Autant vous dire que ça marche.
Protéger son insuline.
Mieux vaut prévenir que guérir.
C’est scientifiquement prouvé, l’insuline craint les températures au-dessus de 25°C, ainsi que les variations brutales de température. Ce n’est pas la peine de paniquer, l’insuline ne vous explosera jamais à la figure parce que vous l’avez oublié au soleil, mais elle peut moins bien fonctionner.
Aussi, l’insuline coûte cher, et nous avons la chance d’en bénéficier à moindre frais grâce à notre système de santé français. Protégeons-là.
Si tu as des doutes sur le sujet, j’ai écrit un article entier sur la conservation de l’insuline, avec les préconisations officielles, ce que disent les notices, et la fameuse étude de Médecins sans Frontière. C’est ICI.
Les pochettes réfrigérantes 48h avec cristaux
Lorsque j’étais enfant, garder l’insuline au frais était une véritable organisation logistique car nous utilisions des glacières ou pochettes avec pains réfrigérants. DÉTENDEZ-VOUS, on a évolué !
Aujourd’hui, il est super facile de garder son insuline au frais grâce à de fines pochettes et étuis qui comportent des sortes de cristaux qui, une fois mouillés à l’eau froide, vous permettent de garder vos insulines jusqu’à 48h !
Il existe aussi une multitude de boîtes réfrigérantes plus ou moins grandes sur Amazon, à vous de voir le format que vous préférez. J’ai juste un conseil : faîtes attention à la qualité quand même.
Je vous donne deux références : FRIO & Kaio Dia.
(Code PROMO Kaio Dia : LABELLE15)

LA pochette 5 jours à 18-25°C en gel
Oui, oui, vous avez bien lu, il existe une pochette qui sait parfaitement garder vos insulines entre 18 et 25°C pendant 5 jours entiers !
Il s’agit de la marque MedActiv, un leader global dans le transport et la conservation de l’insuline. Ils travaillent avec de nombreux laboratoires pharmaceutiques dans le monde entier, mais ont aussi une boutique en ligne !
Il s’agit de ma solution préférée car elle est aussi adaptée pour l’été au quotidien que pour les voyages ! Perso, j’ai fait mes propres tests et je l’utilise facilement pendant 7 jours.

Astuces pour les pompes à insuline
Si tu portes une pompe à insuline, tu peux avoir des réservoirs en plastique ou des cartouches en verre. Il arrive malheureusement que l’insuline prenne chaud. Sois vigilant·e.
✅ Tu peux essayer de changer ton réservoir plus souvent en y mettant moins d’insuline (pour les cartouches pré-remplies, le verre permet une meilleure conservation théoriquement)
✅ Tu peux protéger ta pompe dans une pochette réfrigérante pour des périodes courtes comme lorsque tu es à la plage ou autre.
Si vous avez d’autres astuces, je prends !
(J’ai quand même déménagé du Sud vers l’Eure et Loir mais cela n’a pas suffit à cause du réchauffement climatique…)
GARDER SA POMPE AU FRAIS
Durant l’été 2025, j’ai eu de gros soucis avec l’insuline de ma pompe. J’ai cherché des astuces et j’ai testé la Cool Pack réfrigérant dans ma ceinture de pompe. C’est une lingette noire qui contient des billes qui gonflent au contact de l’eau. Elle dure jusqu’à 48h et il suffit de la remouiller pour la recharger.
J’utilise celles de la marque Kaio Dia, elles sont disponibles à l’unité, et en plusieurs tailles, à partir de 5,6O €.
Code : LABELLE15
Lien vers la Dia-Cool Pack
La trousse qui se régule TOUTE SEULE
Je vous partage ici ma dernière découverte en date ! Connaissez-vous la marque québécoise BreezyPacks ? Il s’agit d’une entreprise indépendante canadienne qui a développé un produit étonnant : une trousse qui régule sa température toute seule, sans besoin d’être réfrigérée ou d’être mouillée, comme les technologies que nous connaissions jusqu’alors ! (Plus d’informations ICI)
Les BreezyPacks utilisent des matériaux à changement de phase, c’est à dire qui s’adaptent à la température extérieure. L’étui reste entièrement chargé à une température inférieure à 24°C et s’active à partir de 27°C, permettant à notre insuline de rester au frais. Le BreezyPack se rechargera de lui-même dès que la température descend à 24 °C ou en dessous. Il ne nécessite ni électricité, ni réfrigération, ni trempage dans l’eau froide avant chaque utilisation.

Le petit mot de la fin
Ne vous cachez pas. Vivez votre vie.
Vos capteurs et pompes à insuline sont vos alliés. Ce sont grâce à eux que vous êtes en vie, et dans le contexte, que pouvez profitez tranquillement de vos vacances d’été !
Alors soyez fier·es de les porter. Ils sont aussi la preuve que vous êtes des guerrier·es !
Et pour ceux qui oseraient vous faire des remarques désobligeantes, et bien qu’ils s’étouffent avec des Gluc Hypo. Ils ne méritent que ça.
Sur ces belles paroles, je vous embrasse, et j’espère que vous passerez un été libre de tout souci concernant le regard des autres sur votre traitement !