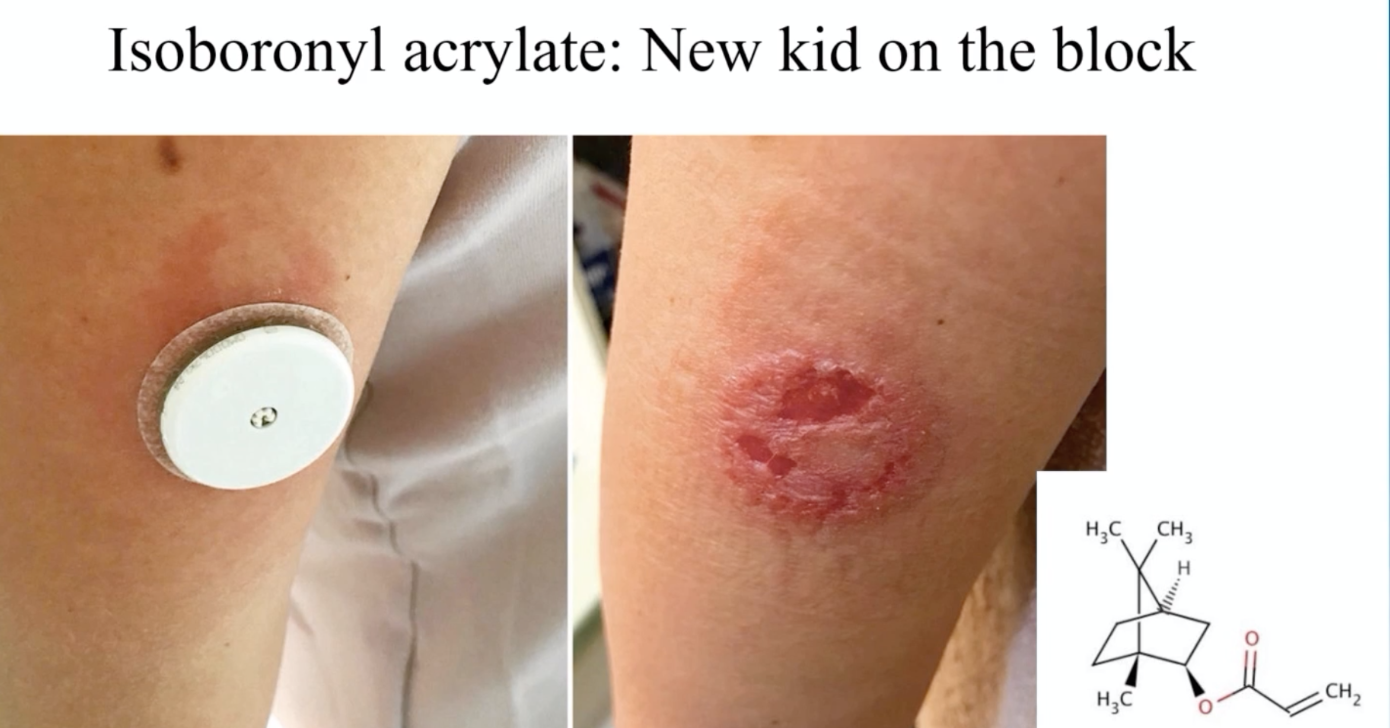
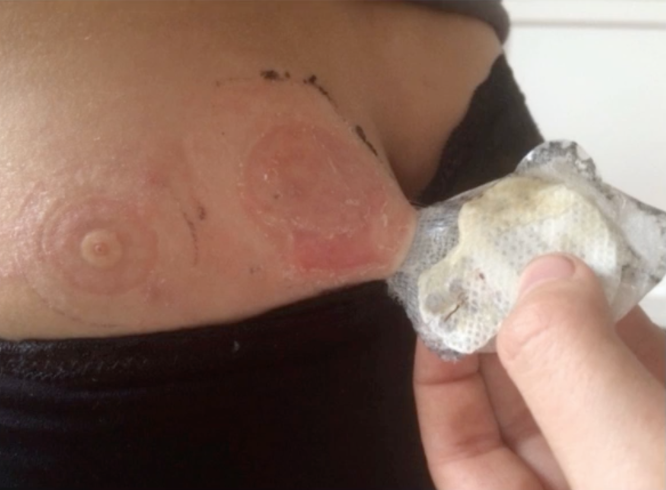
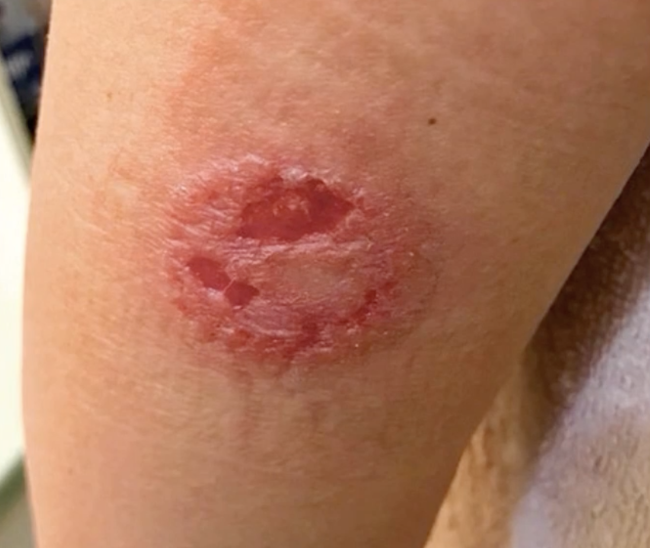
ISPAD 2024 : Les Hypoglycémies
Couverture 2024
spéciale
L’ISPAD est un congrès professionnel autour du Diabète. Ayant rejoint le programme des Dedoc Voices, qui permet aux patients de faire porter leurs voix durant ces grands événements (« Nothing about us without us »), j’ai eu la chance d’assister aux conférences et ateliers.
ISPAD 2024 : Les Hypoglycémies


Durant ce congrès de l’ISPAD 2024 (International Society for Pediatric and Adolescent Diabetes), j’ai eu la chance d’assister à une conférence très instructive sur l’hypoglycémie, animée par Pratik Choudary et Torben Bister. Les intervenants ont partagé des données précieuses sur les hypoglycémies, leurs définitions, les peurs qu’elles engendrent, et les bonnes pratiques pour les gérer au mieux.
Voici les points clés que j’en ai retenus, et quelques réflexions personnelles sur ce sujet délicat mais central dans la vie avec un Diabète.

Pratik Choudary
Médecin endocrinologue et professeur à l’Imperial College de Londres, reconnu pour ses travaux sur l’hypoglycémie et ses impacts psychologiques et physiologiques.

Torben Bister
Diabétologue pédiatrique en Allemagne, spécialiste de la gestion du Diabète chez les jeunes patients et de l’éducation des familles pour une meilleure qualité de vie.
L’hypoglycémie : plus qu’un chiffre
50 nuances d’hypos
Commençons par un rappel important : toutes les hypoglycémies ne se ressemblent pas. Déjà, il y a la glycémie, et il y a le ressenti du patient. Une hypoglycémie à 0,70g/L peut tout à faire être vécue plus difficilement qu’un 0,50, si, par exemple, la glycémie a chuté brutalement, et d’autant plus si le patient était en hyperglycémie à la base… De même pour l’activité qui était pratiquée avant l’hypoglycémie. Par exemple, on sait que si on est concentré sur autre chose, de très prenant, on peut ne pas ressentir les symptôme aussi intensément.
Puisque le ressenti du patient influence directement le resucrage, il est tout aussi important à prendre en compte dans la sensibilisation concernant les hypoglycémies.

Les différents niveaux de l’hypoglycémie
Durant cette conférence, les deux intervenants ont insisté sur l’importance de la bonne éducation des patients, mais surtout des parents, afin que la notion de niveaux puisse être appréhendée.
Comprendre les différents niveaux d’hypoglycémies est essentiel pour savoir comment réagir sans paniquer. On distinguera donc :
-
L’hypoglycémie de niveau 1 :
Glycémie entre 0,70 et 0,55 g/L. Hypoglycémies « légères », elles sont facilement rectifiées avec un resucrage adapté et du repos afin d’aider à la stabilisation. Elles peuvent être asymptomatiques selon les individus. -
L’hypoglycémie de niveau 2 :
Glycémie inférieure à 0,55 g/L, nécessitant une correction immédiate. À ce stade, les symptômes sont plus marqués (tremblements, sueurs, confusion). Elles peuvent demander un resucrage plus important selon le protocole individuel du patient, et peuvent fatiguer plus longtemps. -
Hypoglycémie niveau 2 prolongée :
Si la glycémie reste trop basse sur une longue période (on parle de plusieurs heures), il peut il y avoir des conséquences, notamment sur le cerveau. Ceci n’est cependant pas absolu (on respiiiiiiire), et dépend aussi de la récurrence de ces hypoglycémies. -
Hypoglycémie sévère :
Là, on parle d’une incapacité à se traiter seul•e. Que ce soit à cause d’une perte de conscience ou d’une confusion extrême, il faut l’intervention d’un tiers. C’est le stade le plus redouté, mais aussi le plus rare.
Peur des hypos, un cercle vicieux ?
Autre grand sujet durant cette conférence : la peur qu’elles provoquent, surtout chez les parents d’enfants diabétiques.
Et comment ne pas comprendre ? Lors du diagnostic, on a tendance à faire des raccourcis, du fait qu’il y a beaucoup d’informations à digérer, et que tout nous semble important. Et on nous répète souvent que :
- Une hypo sévère peut être fatale ou causer des séquelles
- Une hyper prolongée, sur le long terme, entraîne des complications graves.
Résultat : beaucoup de parents vivent avec une peur constante. Certains préfèrent sous-doser l’insuline pour éviter les hypoglycémies, voyant en elles un danger immédiat, tandis que d’autres resucrent trop vite ou trop fort à la moindre alerte, provoquant des rebonds puis des montagnes russes glycémiques.
La clé est dans la nuance.
Les hypoglycémies occasionnelles, bien gérées, ne mettent pas en danger. Oui, il faut être vigilant, mais non, chaque hypo n’est pas un danger de mort. Une meilleure éducation sur ce sujet pourrait aider à réduire ce stress inutile et contre-productif.
Malheureusement, il arrive que des patients ou des parents développent une phobie de l’hypoglycémie après une mauvaise expérience, ou par simple peur. Rappelons tout de même qu’il s’agit d’une expérience qui peut être éprouvante pour nous.
Si c’est votre cas, n’hésitez pas à vous faire accompagner par de bons professionnels de santé en cas de besoin (thérapie EMDR, suivi psychologique, hypnose, etc.)
Le dextrose est Roi
Lorsque l’on parle de resucrage, il y a souvent débat sur ce qu’il faut privilégier. Mais la science est claire : le dextrose (glucose pur) est le choix idéal pour corriger une hypoglycémie.
Pourquoi ?
- C’est un monosaccharide, donc directement absorbé par l’organisme, sans passer par le foie.
- Les pastilles de glucose ou les gels sont calibrés pour fournir une dose précise (5 g ou 10 g par unité).
Le dextrose est donc le resucrage le plus rapide, mais aussi le plus sûr pour éviter le surdosage. (D’ailleurs je ne devrais pas mais je le fais quand même : connaissez-vous Gluc Hypo ?)
Et le saccharose (sucre de table) ?
- Il contient moitié glucose, moitié fructose. Or, le fructose doit d’abord être métabolisé par le foie, ce qui ralentit la correction de l’hypoglycémie
- En clair, moins efficace et plus lent.
Bien sûr, chacun est libre de choisir son resucrage, et notamment avec les enfants, il est parfois difficile de leur accepter le dextrose (mais Gluc Hypo c’est trop bon, alors…). Mais il est important d’informer sur cette réalité, afin que le patient puisse faire un choix éclairé en fonction de ses objectifs et de ses goûts.
D’ailleurs, même si cela ne fait pas plaisir, il est recommandé de ne pas utiliser un resucrage « trop bon », afin de ne pas être tenté de dépasser la quantité recommandée selon son protocole.
Que faire en cas d’hypoglycémie sévère ?
Théoriquement, cette partie s’adresse plutôt à nos proches puisqu’en hypoglycémie sévère, nous ne sommes pas en capacité de nous resucrer nous-même. Les deux resucrages pour les hypoglycémies sévères sont : le Glucagon par spray nasal (hello Baqsimi) et le Glucagon par injection.
Plutôt que de partir dans des explications compliquées, voici une vidéo que je trouve claire, rapide et simple :
Les boucles fermées
En boucle fermée : réduire les resucrages
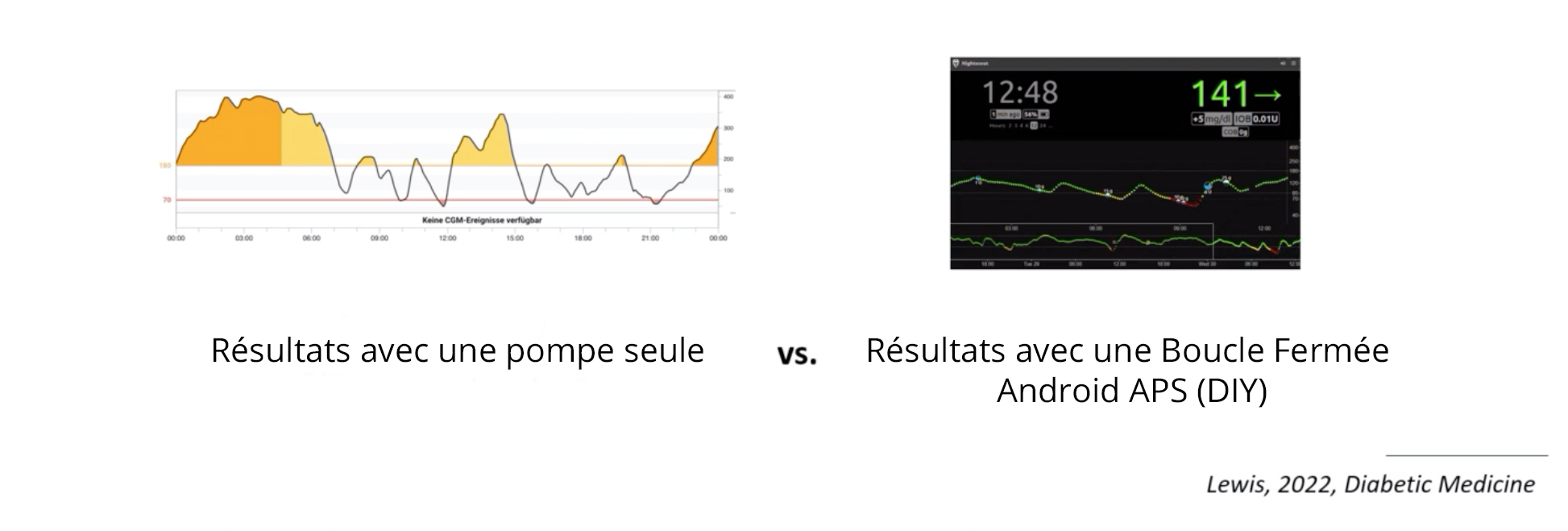
Les systèmes de boucle fermée sont une aide précieuse pour éviter les hypoglycémies. Ces dispositifs anticipent les baisses et ajustent automatiquement l’insuline basale pour les prévenir.
Quand une hypoglycémie survient malgré tout, ces systèmes font souvent remonter la glycémie plus rapidement, limitant la durée des symptômes. Cela signifie qu’un resucrage plus léger peut suffire.
Si on se resucre sans prendre cela en compte, on risque donc un rebond et d’éventuelles montagnes russes par la suite… À éviter, nous sommes bien d’accord.
Les alertes : une aide ou un stress ?
Les capteurs de glycémie en continu ont révolutionné la gestion de nos hypoglycémie, mais on sait aussi qu’ils ne sont pas sans inconvénients.
Avantages :
- Les alertes permettent d’anticiper une hypoglycémie avant qu’elle ne devienne sévère
- Elles donnent une chance de corriger rapidement, surtout la nuit
- Elles sont une bénédiction pour ceux qui ne ressentent pas leurs hypoglycémies
- Elles ont offert une meilleure qualité de vie aux parents, qui n’ont plus à se lever pour aller piquer le doigt de leur enfant.
Inconvénients :
- Trop d’alertes peuvent générer un stress supplémentaire
- Parfois, entendre l’alerte provoque les symptômes même si le patient se sentait bien avant
- Certaines hypoglycémies légères pendant le sommeil remontent naturellement, mais les alertes réveillent inutilement, perturbant la qualité du sommeil (de l’enfant comme des parents).
Là encore, la nuance est essentielle : toutes les alertes ne nécessitent pas une action immédiate. Il faut apprendre à interpréter les niveaux d’urgence est un véritable atout.
N’hésitez pas à en parler avec votre diabétologue, afin d’être conseillé sur vos alertes et la mise en place de vos objectifs glycémiques !
Une gestion plus sereine des hypos
En conclusion, je dirais que cette conférence m’a rappelé que les hypoglycémies, bien que redoutées, peuvent être gérées avec moins de stress si on comprend leurs nuances. Tout est question d’éducation, de préparation et de confiance dans les outils à notre disposition.
À retenir :
- Privilégier le dextrose pour corriger efficacement
- Distinguer les alertes importantes des alertes moins vitales pour limiter le stress
- Ne pas hésiter à redemander des explications et clarifications au besoin auprès de vos professionnels de santé
- Ne pas se priver d’un accompagnement psychologique en cas de phobie des hypoglycémies.
Et vous, quelles sont vos astuces pour mieux vivre avec les hypos ?

L’anecdote
Impossible de signer la fin de cet article sans vous partager comment s’est finie cette conférence : par un feu d’artifice de Baqsimi périmé… Oui, oui, vraiment. Maintenant vous le saurez, si vous voulez mettre l’ambiance, procurez-vous du Baqsimi dont la date de péremption est dépassée et laissez opérer la magie…
(il s’agissait de tests pour montrer aux participants comment fonctionne le produit, évidemment, hein)