Couverture 2023
spéciale
L’ISPAD est un congrès professionnel autour du Diabète. Ayant rejoint le programme des Dedoc Voices, qui permet aux patients de faire porter leurs voix durant ces grands événements (« Nothing about us without us »), j’ai eu la chance d’assister aux conférences et ateliers.
Diabète & technologie



Et voici le deuxième article de ma série spéciale ISPAD : Le Diabète & la technologie, avantages et inconvénients.
Aujourd’hui, de plus en plus de patients sont directement mis sous capteur de glycémie et pompe à insuline, voire même pour certains : en boucle fermée. Quel est le poids de ces technologies au quotidien, et quels en sont les avantages sur le plan glycémique, mais aussi psychologique et de santé générale ?

Laya Ekhlaspour
Endocrinologue en service Pédiatrie, Clinicienne scientifique
Le Dr. Laya Ekhlaspour se consacre à la prise en charge des enfants atteints de troubles hormonaux, notamment du Diabète de type 1 et de type 2. Son expertise réside dans l’intégration de la technologie et des approches novatrices telles que les moniteurs de glucose en continu et les systèmes automatisés d’administration d’insuline. Originellement d’Iran, elle est reconnue pour ses contributions en tant que membre de l’American Diabetes Association et d’autres sociétés médicales renommées.
C’est elle qui a dispensé cette conférence aussi riche que passionnante.
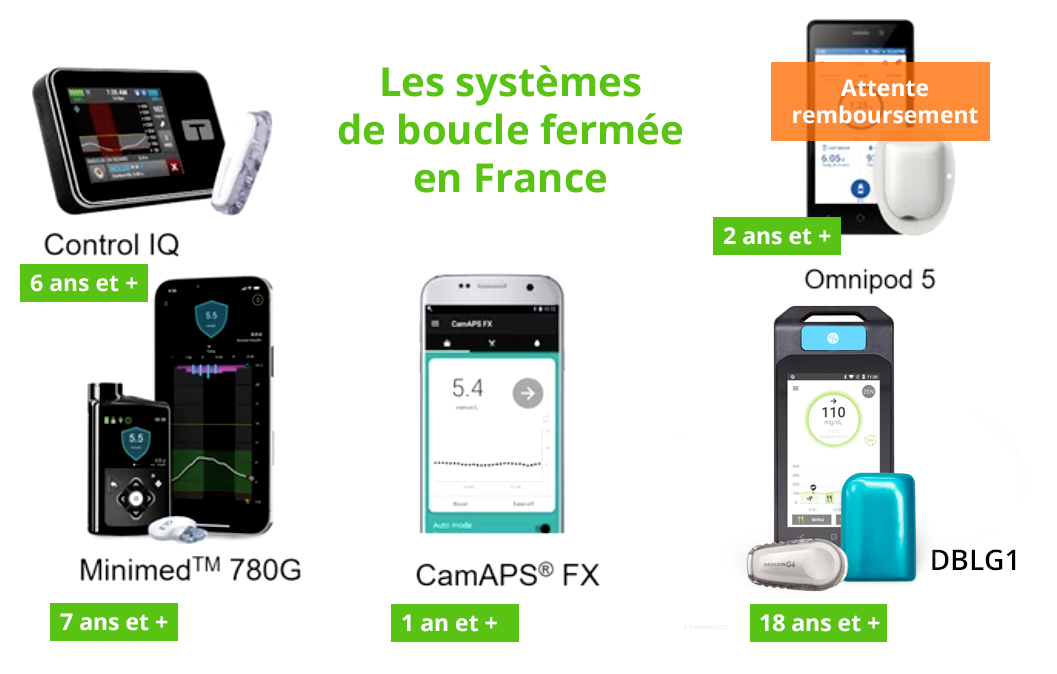
Visuel à jour à la date du 10 janvier 2024.
Pour rappel, un système de Boucle Fermée (BF pour les intimes) est un traitement qui automatise l’administration de l’insuline dans le cas d’un Diabète insulinodépendant. Il se compose d’un capteur de glycémie, relié par Bluetooth à une pompe à insuline. L’ensemble est contrôlé par un algorithme qui va automatiser les besoins en insuline.
À ce jour, les systèmes de BF commercialisés nécessitent encore de renseigner manuellement les repas et ne sont donc pas 100% fermés.
Les avantages de la BF
Au-delà de l’HBA1C
Des études ont démontré sans équivoque que l’usage d’un capteur de glycémie en continu, et même d’une boucle fermée permet une augmentation conséquente du temps passé dans la cible glycémique. Le nombre d’hypoglycémies diminue, tandis que l’HBA1C s’améliore.
Il est incontestable qu’un capteur de glycémie en continu offre davantage de possibilités pour comprendre les réactions d’un patient, que trois petites prises de glycémie capillaire par jour. La glycémie en continu permet également de prévenir les hypoglycémies et même les hyperglycémies avec un système d’alertes.
Il en est de même pour la boucle fermée, qui enregistre de très bons résultats et améliore le poids de la charge mentale des patients.
Mais qu’en est-il de la qualité de vie de ces derniers ?
La relation à la nourriture
Comment le Diabète impacte-t-il notre rapport à la nourriture ?
Parfois, quelques témoignages valent mieux que mille mots, alors voici quelques extraits provenant du site Beyond Type 1 :
« Je ne peux plus réellement profiter de mes repas. Je dois toujours tout planifier. Toujours penser à tout, et calculer. Toujours vérifier. Me demander « et si ? ». Comment apprécier quelque chose qui est à la fois un poison et nécessaire à ma santé ? »– Mocha
« Avant, je mangeais des céréales tout le temps. J’adorais ça. Depuis que j’ai été diagnostiqué, je n’ose même plus en rêver ».– Patrick
« Mon diabète a compliqué une relation déjà tumultueuse avec la nourriture. Maintenant, je me sens légitime d’avoir des troubles alimentaire.– Rebecca

Quels sont les challenges avec les repas ?
Nous sommes tous d’accord sur ce point, les repas, c’est ce qu’il y a de plus compliqué dans un Diabète de type 1. Il y a l’aspect technique bien sûr, pour savoir calculer les glucides et connaître sa sensibilité à l’insuline, mais il y a aussi l’aspect pratique. Comme le fait qu’il est préférable de boluser 15 voire 30 minutes avant le repas.
Lorsqu’on rencontre des difficultés avec notre équilibre glycémique à la suite d’un repas, on finit par entraver sa liberté pour améliorer le résultat. On mange à heures fixes, à peu près la même chose, et certains se mettent même à bannir certains aliments qu’ils n’arrivent pas à gérer. Le moment des repas devient souvent une source de stress, et il n’est pas rare d’observer des patients éviter de manger et de s’administrer de l’insuline.
Heureusement, l’utilisation des nouvelles technologies permet d’améliorer ces aspects et offre plus de confort aux patients.
Facilitation des repas grâce aux technologies
Les capteurs de glycémie
Le port d’un capteur de glycémie permet de nombreux avantages lors de la gestion d’un repas.
• connaissance rapide et sans effort de sa glycémie avant un repas
• analyse de nos réactions après un repas : glycémies post-prandiales
• paramétrage d’alerte pour prévenir les hypoglycémies pendant ou après un repas.
Les pompes à insuline
Les pompes à insuline ne sont pas en reste concernant le confort et la praticité qu’elles offrent aux patients lors des repas :
• affichage de l’insuline active permettant d’éviter les correctifs trop importants et hypoglycémies à répétition derrière
• possibilité d’administrer des petites doses d’insuline pour plus de précision
• administration d’insuline plus adaptée aux patients très sensibles et réactifs
• possibilité de rectifier le tir si on a mangé plus ou moins que prévu.
Les boucles fermées
• permet des erreurs de calcul de glucides d’environ 30%
• certains systèmes se font directement depuis le téléphone, permettant de ne pas manipuler la pompe à insuline.
La technologie & le sport
La gestion du sport peut effrayer au premier abord, et beaucoup ne sont pas aussi actifs qu’ils le pourraient, par peur de faire des hypoglycémies ou d’enchaîner les montagnes russes. On évite la difficulté en évitant le sport.
Là encore, le port d’un capteur ou d’une pompe offre plus de souplesse pour mieux se comprendre et s’adonner à son sport préféré.
Les capteurs de glycémie
• alertes de tendance basse pour prévenir les hypoglycémies
• connaissance de la glycémie avant, pendant et après la séance.
Les pompes à insuline
• mise à disposition de plusieurs outils de réglages pour adapter son traitement : débit temporaire, correctif, arrêt de la pompe, etc.
Les boucles fermées
• ajustements automatiques pour éviter les hypoglycémies.
Diabète & sommeil
Le sommeil est primordial pour notre santé physique et mentale. Sur le plan de la santé en générale, un manque ou un trouble du sommeil peut amener à :
• une perte de sensibilité à l’insuline (sécrétion de plus de cortisol)
• des changements de comportements (repas, humeur, forme physique)
• une perte de concentration, des problèmes de mémoire et de gestion des émotions.
Voyons à présent comment la technologie peut aider à éviter ce genre de problèmes.
Les capteurs de glycémie
• réduction de la peur des hypoglycémies grâce aux alertes (et suivi de glycémie avec alertes pour les parents)
• permet un meilleur dosage des repas avant le coucher, réduisant ainsi les hypoglycémies et hyperglycémies.
Les pompes à insuline
• meilleur ajustement des besoins en insuline de la nuit grâce à un basal sur-mesure
• facilité d’action depuis la pompe (bolus correctif pour l’hyper, arrêt de la pompe pour les hypoglycémies).

Lors des études effectuées sur le sujet, les parents ont témoigné être davantage rassurés grâce à l’utilisation par leur enfant de nouvelles technologies. Cela permet donc de réduire la peur des hypoglycémies nocturnes, qui demeure un vrai sujet d’angoisse pour les parents aidants.
Les freins à la technologie
Les alertes sont une chose bien pratique, mais elles peuvent aussi déranger au quotidien et paraître intrusives.
Il n’est pas forcément évident et naturel d’accepter de porter le Diabète sur sa peau…
Malheureusement, le port des capteurs et pompes à insuline peut aussi provoquer des réactions cutanées et cicatrices.
Le saviez-vous ?
10 à 25% des patients diabétiques hésitent à passer sous pompe à insuline ou à porter un capteur, car cela leur paraît compliqué pour les relations sexuelles, que ce soit d’un point de vue pratique, esthétique ou même relatif au regard de l’autre.
Porter son Diabète sur la peau
Les frustrations
Porter un matériel médical au quotidien, c’est aussi un lot d’inquiétudes et de frustrations quotidiennes, comme :
• choisir l’emplacement : est-ce qu’on veut le cacher, est-ce qu’on le supporte bien à cet endroit, a-t-on assez varié les zones ?
• le faire tenir malgré le sport, les pulls, la chaleur, etc.
• devenir dépendant de la technologie et mal la supporter lorsqu’il y a un bug ou un arrêt temporaire.
Le rapport à soi et aux autres
Lorsqu’on porte un matériel médical, la question de notre rapport au corps se pose. Va-t-on réussir à l’accepter ? Va-t-on avoir l’impression d’avoir un corps étranger sur nous ?
Puis lorsque le capteur ou la pompe se retrouve à la vue de tous se pose la question de notre rapport au regard de l’autre.
Tous les diabétiques pourront en témoigner, il y aura toujours des curieux, et tout le monde n’est pas prêt à parler librement de son matériel médical.
Enfin, comme abordé plus haut, il y a aussi le sujet de la sexualité, de l’intimité et du couple.
Conclusion
En conclusion, nous dirons que la technologie dans le Diabète est un véritable allié que ce soit pour votre équilibre glycémique ou votre qualité de vie d’une manière plus générale. Cependant, son port peut faire peur et demander une certaine adaptation afin de l’accepter pleinement. Notre rapport au corps et notre façon de vivre peuvent en être impactés, et il est important d’être bien attentif à ses besoins pour ne pas laisser un mal-être s’installer.
Après tout, la technologie ne devrait pas être un poids plus lourd à porter que les bénéfices qu’elle nous apporte !




